Prof. Giorgio Battaglia - endoscopia
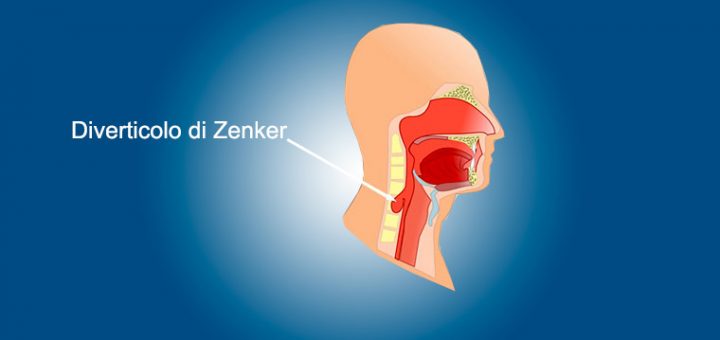
Gastrite atrofica autoimmune
La gastrite atrofica metaplastica autoimmune è una malattia ereditaria autoimmune che colpisce le cellule parietali dello stomaco, causando ridotta secrezione acida e ridotta produzione di fattore intrinseco.
Protezione gastrica e farmaci antiaggreganti e anticoagulanti
Indicazioni all’uso dei gastroprotettori nei pazienti in terapia per il controllo della coagulazione I pazienti in terapia farmacologica per ridurre la coagulabilità del sangue possono andare più facilmente incontro a sanguinamento. I meccanismi d’azione sono diversi. anti-aggreganti: provocano nuove lesioni In caso di terapia antiaggregante, cardioaspirina, Ticlopidina (tiklid), Clopidogrel...
Intolleranze alimentari
Facciamo chiarezza: cosa sono le intolleranze alimentari Le intolleranze alimentari sono spesso la causa di disturbi i più vari e capricciosi, non solo per tipologia, ma anche per gravità e frequenza di comparsa: gonfiore addominale, mal di testa, orticaria, alterazioni dell’alvo. E’ colpa del nostro intestino che non riesce...
Esofagite
Introduzione L’esofagite è una malattia infiammatoria dell’esofago dovuta a diverse cause. La causa più frequente è legata al reflusso di acido dallo stomaco all’esofago, ma può essere legata ad infezioni fungine, radioterapia, stenosi dell’esofago, allergie alimentari o fattori immunitari, malattie del connettivo. Può essere aggravata dall’assunzione di alcuni farmaci, da...
Reflusso gastro-esofageo
Malattia da Reflusso Gastroesofageo – MRGE Si definisce reflusso gastroesofageo la risalita in esofago del contenuto acido dello stomaco. Quando mangiamo il cibo passa dalla bocca allo stomaco attraverso l’esofago. Tra esofago e stomaco c’è una valvola che si apre per far passare il cibo e si richiude immediatamente dopo...
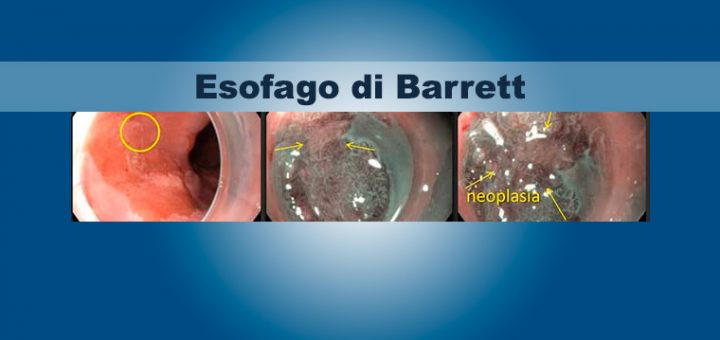
Esofago di Barrett
L’esofago di Barrett è una condizione pre-cancerosa che riguarda il rivestimento dell’esofago, il viscere che consente il transito dei cibi solidi e liquidi dalla bocca allo stomaco. Avere il Barrett non vuol dire avere un tumore ma è un campanello d’allarme che ci consiglia un attento controllo del nostro esofago....
La cromoendoscopia
Cosa si intende con il termine cromoendoscopia, come viene eseguita, quali sono le indicazioni e le controindicazioni? I continui progressi tecnologici applicati al campo dell’endoscopia digestiva hanno consentito una sempre maggiore capacità diagnostica migliorando lo studio sia della superficie della mucosa e che delle sue lesioni più profonde con la...
Colonscopia e polipectomia
PROTOCOLLO INFORMATIVO: COLONSCOPIA E POLIPECTOMIA INFORMAZIONI PER L’UTENTE La colonscopia è un esame che consente di esplorare l’interno del colon (o “grosso intestino”) e, se necessario, anche l’ultimo tratto del “piccolo intestino (o ileo)”, per mezzo di un endoscopio (“colonscopio”). Il colonscopio è costituito da un lungo tubo, sottile, flessibile...